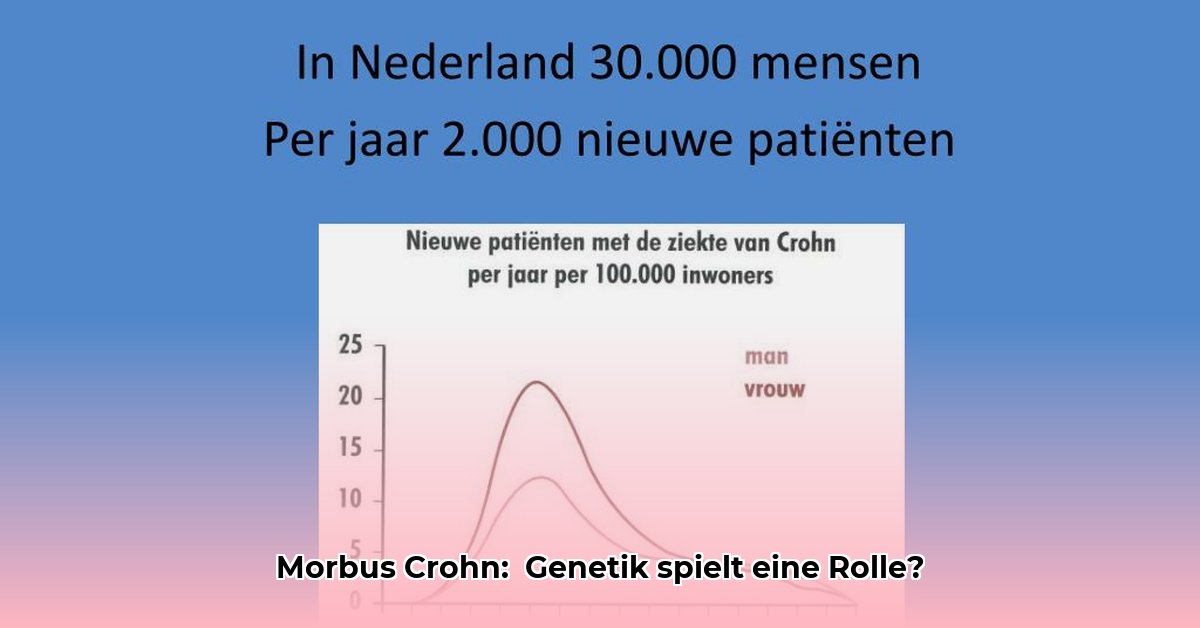
Morbus Crohn, eine chronisch-entzündliche Darmerkrankung, stellt Betroffene vor große Herausforderungen. Ein wichtiger Aspekt ist die Rolle der Genetik: Inwieweit ist Morbus Crohn vererbbar, und wie beeinflusst die genetische Veranlagung den Krankheitsverlauf und die Behandlung? Dieser Artikel beleuchtet die komplexen Zusammenhänge zwischen Genen, Umweltfaktoren und Morbus Crohn, verständlich erklärt und mit klinischer Relevanz.
Die komplexe Vererbung von Morbus Crohn: Ein Puzzle aus Genen und Umwelt
Morbus Crohn ist keine einfache, direkt vererbbare Krankheit wie etwa die Augenfarbe. Vielmehr handelt es sich um eine multifaktorielle Erkrankung. Das bedeutet, dass ein komplexes Zusammenspiel verschiedener genetischer und umweltbezogener Faktoren die Entstehung und den Verlauf der Krankheit bestimmt. Man kann es sich wie ein Puzzle vorstellen: Genetische Prädispositionen sind einige Puzzleteile, während Umweltfaktoren die restlichen darstellen. Nur wenn genügend Puzzleteile zusammenpassen, entsteht das vollständige Bild – die Erkrankung Morbus Crohn.
Die Rolle der Gene: Ein Blick ins Erbgut
Unsere Gene enthalten den Bauplan unseres Körpers. Forscher haben bestimmte Gene identifiziert, die das Risiko für Morbus Crohn erhöhen. Ein Beispiel ist das NOD2/CARD15-Gen. Mutationen (Veränderungen) in diesem Gen können die Immunabwehr im Darm schwächen und so die Wahrscheinlichkeit für Morbus Crohn steigern. Wichtig ist jedoch: Eine solche Genveränderung bedeutet nicht, dass die Krankheit zwangsläufig ausbricht. Die Gene schaffen eine Veranlagung, kein unausweichliches Schicksal. Es ist wie beim Kartenspiel: Die Gene sind Ihre Karten, aber das Spiel – ob Sie Morbus Crohn entwickeln – wird auch durch die Umweltfaktoren (der Spieler) beeinflusst.
Das Erkrankungsrisiko: Eine Frage der Wahrscheinlichkeit
Das Risiko, an Morbus Crohn zu erkranken, ist erhöht, wenn nahe Verwandte (Eltern, Geschwister, Kinder) betroffen sind. Es besteht jedoch keine Garantie. Eine präzise Prozentzahl lässt sich aufgrund der komplexen Interaktion von Genen und Umwelt kaum angeben. Es ist vergleichbar mit einer Wettervorhersage: Eine erhöhte Regenwahrscheinlichkeit wird vorhergesagt, aber ob es tatsächlich regnet, ist ungewiss.
Umweltfaktoren: Der Einfluss der Lebensumstände
Gene sind nur ein Teil der Gleichung. Umweltfaktoren spielen eine ebenso bedeutende Rolle. Hierzu zählen Ernährungsgewohnheiten, die Zusammensetzung der Darmflora, Infektionen, Stress und möglicherweise auch der Lebensstil sowie bestimmte Medikamente. Diese Faktoren interagieren mit der genetischen Veranlagung und beeinflussen letztendlich die Entstehung von Morbus Crohn. Man könnte sagen: Die Gene sind der Schlüssel, die Umwelt das Schloss. Nur wenn beides passt, öffnet sich die Tür zur Erkrankung.
Aktuelle Forschung: Auf dem Weg zu personalisierten Therapien
Die Forschung im Bereich Morbus Crohn macht enorme Fortschritte. Wissenschaftler arbeiten intensiv daran, die komplexen Wechselwirkungen zwischen Genen und Umwelt besser zu verstehen. Ziel ist es, das individuelle Risiko besser einzuschätzen und frühzeitig zu erkennen. Langfristiges Ziel ist die Entwicklung personalisierter Therapien – Behandlungen, die auf die individuellen Bedürfnisse jedes Patienten zugeschnitten sind. Dieser Ansatz bietet die Chance auf präventive Maßnahmen und effektivere Behandlungen. Die Forschung liefert stetig neue Erkenntnisse und verbessert unser Verständnis der Krankheit.
Wie finde ich die richtige Morbus-Crohn-Therapie basierend auf meiner Genetik?
Drei zentrale Erkenntnisse:
- Die Genetik prägt das individuelle Ansprechen auf Therapien entscheidend.
- Eine umfassende Anamnese inklusive genetischer Testung ist essentiell für eine personalisierte Therapie.
- Moderne Therapien, wie Biologika, zielen immer gezielter auf spezifische genetische Faktoren ab.
Die Bedeutung der Genetik für die Therapieentscheidung
Morbus Crohn ist komplex. Genetische Faktoren beeinflussen nicht nur die Entstehung, sondern auch das Ansprechen auf verschiedene Therapien. Wussten Sie, dass bestimmte genetische Varianten das Risiko für Morbus Crohn erhöhen und die Wirksamkeit bestimmter Medikamente beeinflussen können? Die Berücksichtigung dieser individuellen Besonderheiten ist daher von großer Wichtigkeit.
Genetik und Therapie: Ein individueller Ansatz
Die richtige Morbus-Crohn-Therapie findet sich nicht in einem Schema F. Die optimale Behandlung ist immer individuell. Der Arzt berücksichtigt Krankengeschichte, Erkrankungsschwere und genetische Merkmale. Genetische Tests unterstützen die Risikoabschätzung und die Vorhersage des Therapieansprechens. So kann die Therapie optimiert und das Risiko von Nebenwirkungen minimiert werden.
Moderne Therapien und personalisierte Medizin: Die Zukunft der Behandlung
Die moderne Medizin entwickelt sich rasant. Biologika beispielsweise zielen immer spezifischer auf die krankheitsauslösenden Prozesse ab. Ihre Wirksamkeit hängt jedoch von den individuellen genetischen Merkmalen ab. Die personalisierte Medizin spielt daher eine zentrale Rolle. Der Arzt integriert die genetischen Informationen mit anderen Faktoren, um den optimalen Therapieplan zu erstellen. Dies führt zu optimierter Therapie und verbesserter Lebensqualität.
Der Weg zur optimalen Therapie: Ein strukturierter Ansatz
- Anamnese: Ein ausführliches Arztgespräch ist der erste Schritt. Krankengeschichte, Symptome und Verlauf der Erkrankung werden detailliert besprochen.
- Diagnostik: Bluttests, Stuhluntersuchungen und bildgebende Verfahren helfen, den Schweregrad und die Ausbreitung von Morbus Crohn zu bestimmen.
- Genetische Testung: Im Gespräch mit dem Arzt kann eine genetische Untersuchung sinnvoll sein. Sie liefert wertvolle Informationen über das Risiko und das Ansprechen auf Medikamente.
- Therapieplanung: Gemeinsam mit dem Arzt entwickelt der Patient einen individuellen Therapieplan (Medikamente, Dosierung, Monitoring).
- Monitoring: Die regelmäßige Überwachung des Therapieerfolgs ist unerlässlich für die Anpassung der Therapie.
Wichtiger Hinweis: Dieser Artikel dient der Information und ersetzt nicht den Rat eines Arztes. Bei Fragen oder Sorgen wenden Sie sich bitte an Ihren Gastroenterologen. Nur er kann Ihre individuelle Situation und die passende Therapie unter Berücksichtigung Ihres genetischen Profils bestimmen.